原宿・表参道・神宮前の東京原宿クリニック 篠原です。
糖尿病の患者さんでなくても、低血糖が起きているということはとても有名になってきました。
慢性疲労や、不調を抱える患者さんは、この低血糖を患っていることが、ほとんどです。
そして、日中の眠気を感じる方にも、この低血糖がとても関与しているのです。
ですので、体調不良を改善する第一歩は、まず低血糖を改善していくことが必要になってきます。
今回は、糖尿病の薬を飲んでいない人が低血糖になる原因と、その対処法についてお話したいと思います。
もし、長年の体調不良に悩まれていて、検査や治療をされたいという方は当院栄養外来をご検討ください。

公式LINEでは、体調不良などの症状の改善のヒントとなる情報を配信しています。また、随時お得なクーポンなども配布しております。是非公式LINEにご登録ください。

Contents
低血糖になってしまう理由
低血糖を理解するためには、副腎という臓器が重要になってきます。
副腎は、腎臓の上にある、小さい臓器です。
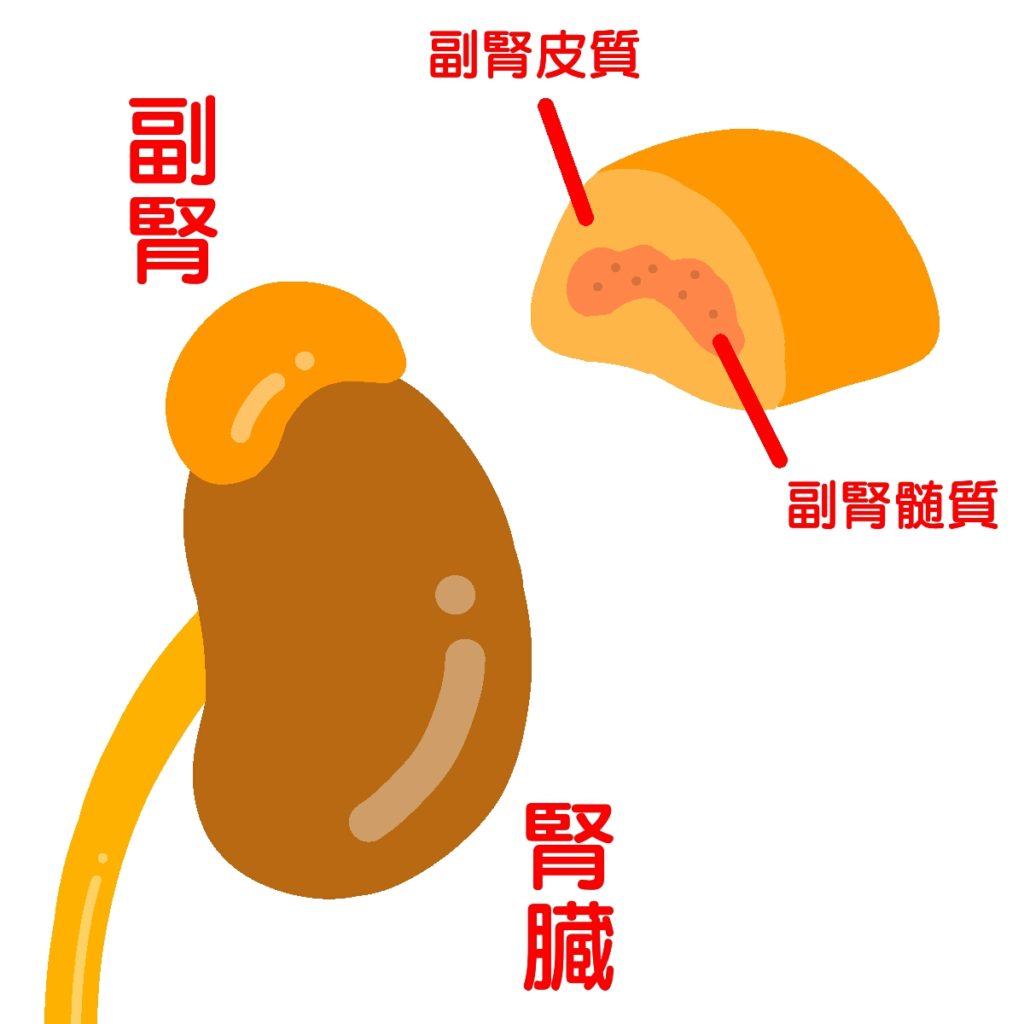
副腎からは、重要なホルモンをたくさん出しているのですが、まず、コルチゾールというホルモンを理解しましょう。
コルチゾールの働きは、血糖値を安定化させる、という働きがあります。
副腎疲労の状態であると(正確にはHPA軸機能障害)、副腎からのコルチゾールの分泌が低くなるために、血糖値を安定化することができなくなってしまいます。
なぜなら、コルチゾールは血糖値を安定化させるホルモンだからです。
逆に、低血糖だと副腎疲労を悪化させてしまう、ということもあるので、低血糖と副腎疲労は双方向で悪循環になってしまうので、とても治しにくいというところでもあります。
多くの慢性疲労などの治りにくい症状を抱えている患者さんが、この低血糖に患っています。
しかし健康診断をすると、空腹時血糖や、HbA1cといった血糖の数値は正常という場合が多いです。
これは、ある1点のポイントしか見ていないためで、低血糖を判断するためには、連続したデータを見る必要があります。
低血糖のセルフチェック
質問に答えて、低血糖のリスクがどのくらいあるかチェックしてみましょう。すべての質問に答えた後、「結果をみる」ボタン押してください。6点以上の方は受診をおすすめします。
ご心配な症状がある場合は、お問い合わせフォームからお願いいたします。
低血糖の症状
低血糖になると、
- 疲労
- 不安
- 倦怠感
- 不眠
- 動悸
- 歯ぎしり
- しびれ
- 抑うつ
- 集中力低下
など、多くの不定愁訴を示し、かつ一般病院では原因不明となることが多いわけです。
低血糖になるパターン①反応性低血糖
血糖値は、なかなか見えづらいのが難点です。
5時間糖負荷試験やリブレを行うと、糖尿病と言われていない人でも低血糖がおきていることがよくわかってきました。
そこには2つのパターンがあります。
今回は、1つ目の、血糖値スパイクがおきるパターンです。
反応性低血糖と呼ばれ、インスリンの効き目悪くなるタイプです。
食事を摂取すると急激に血糖値が上昇して、活性酸素が発生して、血管壁を傷つけることで、動脈硬化の原因となります。
その後が大変で、急上昇した血糖値は、大量のインスリンによって急降下することになります。
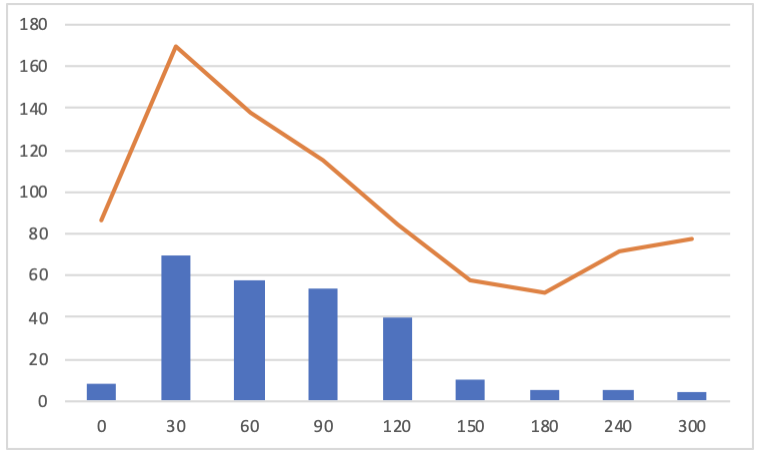
なぜ大量に出るかというと、インスリンの効き目が悪くなっているからで、普段から糖質を食べすぎていたり、運動不足であるとなります。
そして、下がった血糖値を上げるべく、交感神経が緊張するために、動悸、不眠、歯のくいしばり、頭痛、いらいら、肩こりなどが出現することになります。
また、インスリンは脂肪を蓄積しますから、肥満を引き起こしてしまいます。
このタイプは、甘いものを控え、運動しましょう。
低血糖になるパターン②無反応性低血糖
リブレをつけながら、ブドウ糖や食事をとっても血糖値が全然上昇しないパターンがあります。
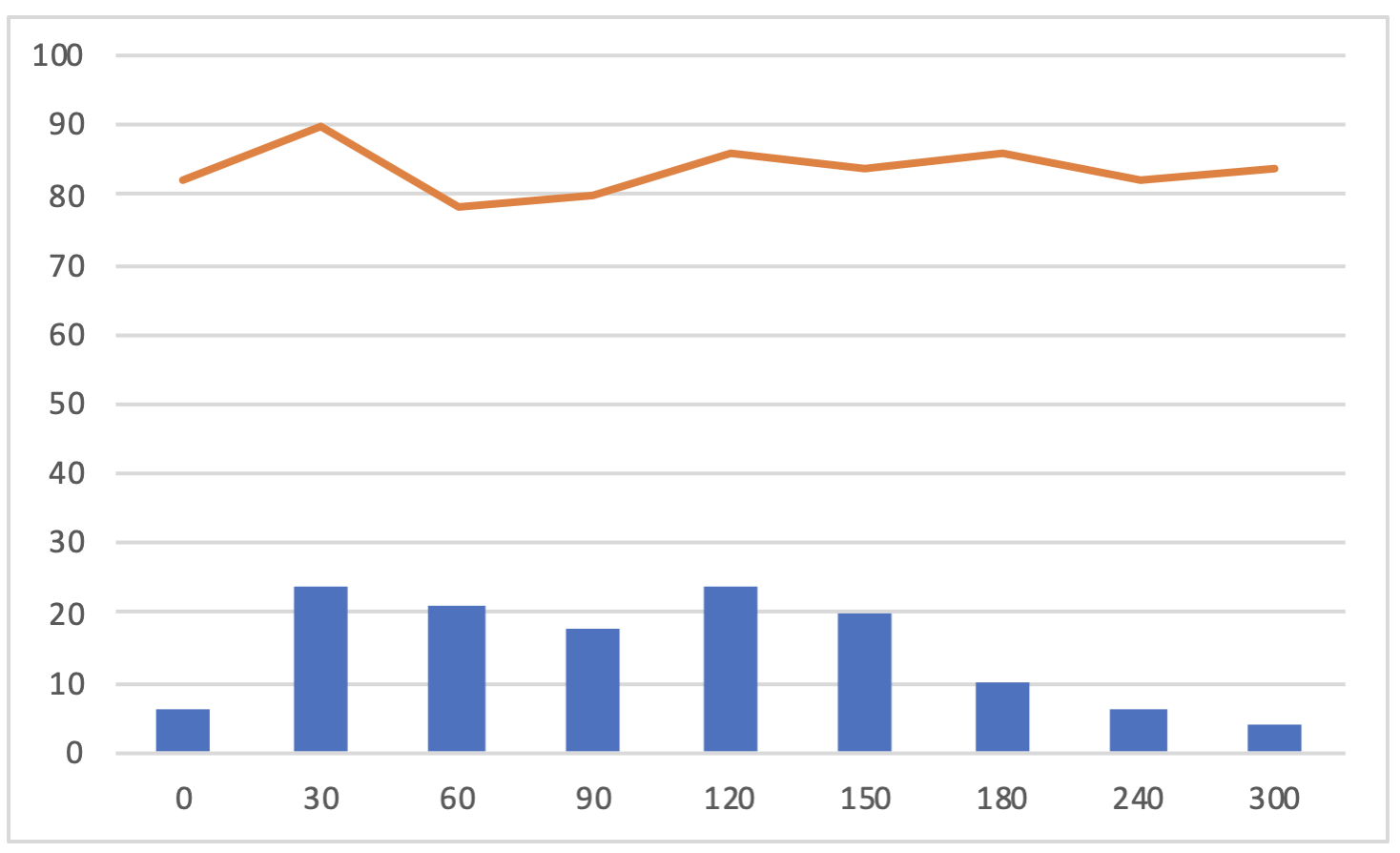
こちらの方は、いわゆる副腎疲労との関連性があります。
こちらは、血糖値を維持する仕組みがうまくいっていないことにあります。
もし、長年の体調不良に悩まれていて、検査や治療をされたいという方は当院栄養外来をご検討ください。

血糖値を維持する仕組み①
血糖値を維持する仕組み①は、肝臓に貯蔵しているグリコーゲンを分解することです。
そのために必要なホルモンがコルチゾールです。
副腎疲労であればコルチゾールが出ないので、血糖値を維持することができなくなります。
血糖値を維持する仕組み②
仕組み②は、糖新生です。
糖新生とは、糖質以外からグルコースを作ることで、ご飯を食べていない時の血糖値の維持に必須になります。
そのうち重要な経路は、グルコース・アラニンサイクルとコーリーサイクルです。
骨格筋でアラニンや乳酸が作られて、肝臓に運ばれてグルコースに代謝されます。
このサイクルがうまく働くためには、骨格筋と肝臓がうまく働いている必要があります。
このタイプの低血糖から脱出するためには、副腎疲労を改善させること(コルチゾールを回復させる)、骨格筋と肝臓を健康に保つことが重要になってきます。
無反応性低血糖の特徴
食べても血糖値が上がりにくく、血糖値が維持できなくなるパターンを無反応性というのでした。
このパターンは副腎疲労と合併していることが多いので、
・朝起きられない・夕方から元気
・疲れが取れない
・性欲の低下
・ストレスに対処できない
・病気や怪我からの回復が時間がかかる
・頭が働かない・記憶があやふや
・抑うつ
・PMSの悪化
・カフェインがないと仕事ができない
という症状をきたしていることが多いです。

エネルギー不足のため、消化吸収ができず、コレステロール、総蛋白、LDH、ALPなどは低下します。
特徴的なのは、中性脂肪が低くなることです。
機序としては、血糖値を上げようとするホルモンの働きにより、脂肪が脂肪酸に分解されるからです。
脂肪酸はアセチルCoAとなり、ミトコンドリア内のTCAサイクルに入っていきます。
ただ低血糖の方はミトコンドリア機能も低いことが多いので、有効にエネルギーを作れず、どんどん中性脂肪が切り崩されて、どんどんと中性脂肪が低くなっていきます。
この場合、まずは低血糖を止めるのが必須になります。
血糖の維持システム①肝臓
血糖値を維持することはとても大切です。
食事をしている時、余ったグルコース(ブドウ糖)は、グリコーゲンとして肝臓と筋肉に貯められます。

では、食事をしない時にはどうなるでしょうか。
肝臓にたまったグリコーゲンがブドウ糖に分解されるためには、グルカゴンの働きにより、グルコース6リン酸となり、そこからグルコース6ホスファターゼによりグルコースに変換されます。
もう一つ、筋肉にもグリコーゲンが貯まりますが、筋肉には、グルコース6ホスファターゼが存在しないので、そのままだとグルコースに変換されず、血糖値維持には働きません。
血糖値維持システムの肝臓を働かせるためには、肝臓をいかに健康に保つかが重要になってきます。
肝臓の働きは主に
1.代謝作用
2.胆汁生成作用
3.解毒作用
があります。
特に3の解毒では、アルコール、薬、重金属、添加物などを無毒なものに変えています。
腸内環境が悪ければこれらの毒が直接肝臓に流れ込みます。
腸と肝臓をいたわって、なるべく毒を入れないように心がけましょう。
血糖の維持システム②糖新生
グリコーゲンの分解以外に血糖値を保つシステムとして、「糖新生」があります。
糖新生は、糖質以外のものからグルコースを作る手段のことをいいます。
その中で有名なものは、アラニンというアミノ酸からグルコースを作る、「グルコースアラニンサイクル」と、
乳酸からグルコースを作る「コリサイクル」です。
筋肉で作られたアラニンや乳酸が肝臓にまわって、グルコースに代謝されます。
肝臓が元気であることに加え、筋肉も、なよっとしていると糖新生がうまくいかないわけです。
グルコースアラニン回路が働くためには、ALTという酵素が必要で、健康診断などで測られますが、だいたい20 U/Iが普通です。
それ以下になっているようなら、ビタミンB6不足の可能性があります。
また、コリサイクルには、LDHが必要で、180 U/Iぐらいが欲しいところでありますが、少なければ、B3不足の可能性があります。
このように、糖新生をするためには、肝臓と筋肉がしっかりしていて、ビタミンB群も必要になるわけです。
これを機に健康診断の採血を見返してみましょう。
低血糖症状になってしまったら
低血糖症状になった緊急事態の場合は、いち早く血糖を回復する必要があります。具体的には、すぐにブドウ糖を摂取しましょう。
緊急事態でなければ、以下の対策を考えましょう。
もし、長年の体調不良に悩まれていて、検査や治療をされたいという方は当院栄養外来をご検討ください。

低血糖の悪循環を切る
低血糖だと、エネルギーを作るための材料がないので、疲れやすくなり、副腎疲労の原因となります。
また、副腎疲労であれば、コルチゾールの放出が抑制されるので、糖新生がうまくいかなくなるために、低血糖になります。
低血糖⇔副腎疲労 は、とても密接な関係にあります。
根本的には、副腎疲労を改善することにより、この悪循環を終わらせることができるようになります。
ところが、副腎疲労の原因は、低血糖だけではなく、睡眠や炎症、精神的ストレスなどがからんで来るために、改善には時間がかかるのが普通です。
ですので、低血糖をまず対症療法で起こらないようにすることで、低血糖⇔副腎疲労の悪循環システムを断ち切ることが必要になってきます。
まずは自分の血糖の推移をリブレなどの機械で把握することで対処法が立てやすくなります。
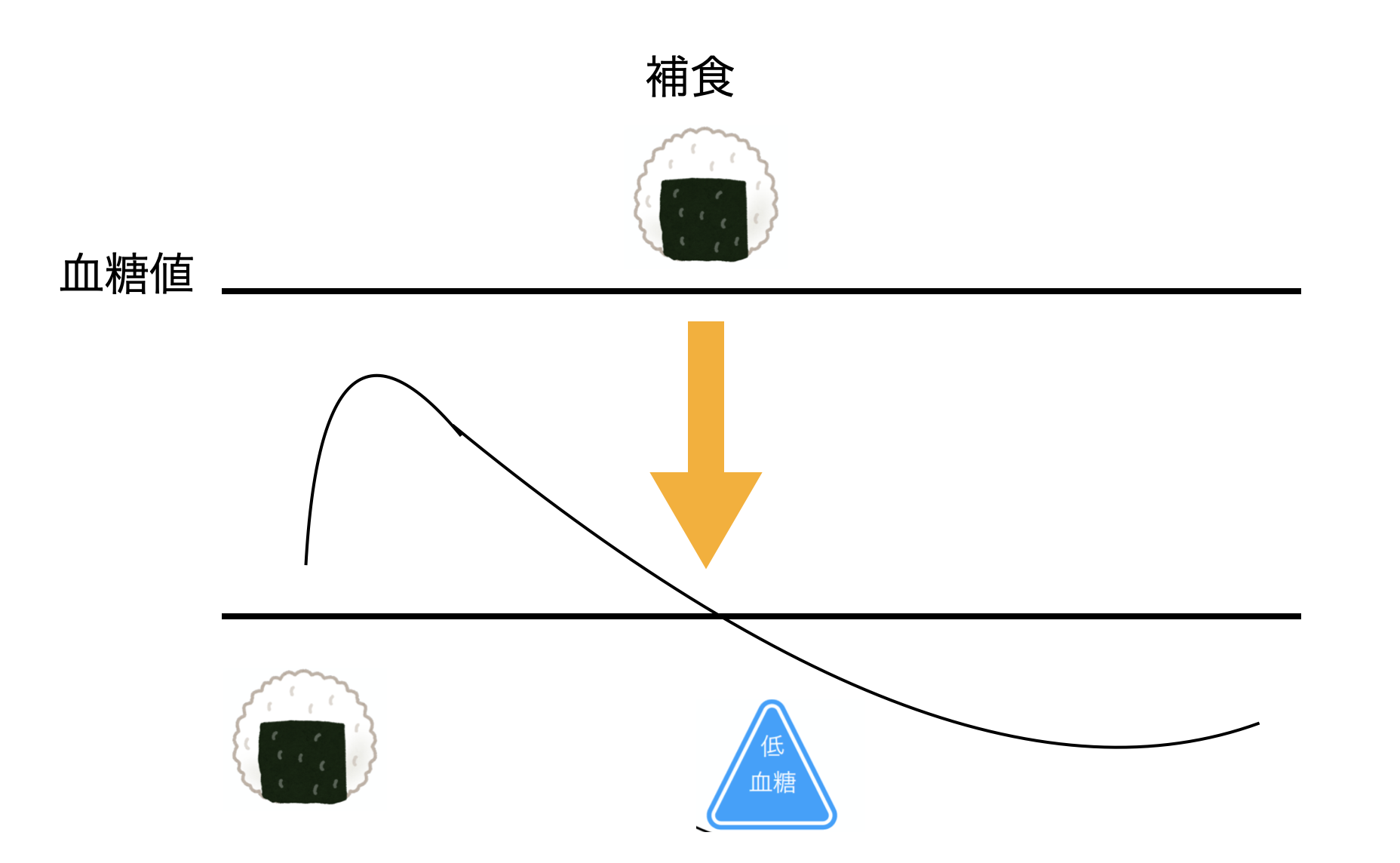
そして、低血糖にならないように、でんぷん質を主としたもので、補食をとることが大事になります。
食事と食事の間に、低血糖にならないように、あらかじめ補食を入れて、血糖値を安定化させます。
また、直接エネルギーに変換される、MCTオイルも重要な選択肢にあがります。
日中の血糖値が安定化することにより、夜間の低血糖も改善してきます。
これが、低血糖、副腎疲労を改善させる第一歩になるわけです。
低血糖になりやすい人の性格
副腎疲労であれば、副腎からのコルチゾール分泌の低下によって、血糖値維持が難しく、低血糖になるというお話でした。
その状態の時に、ストレスが加わると、細胞がよりエネルギーが必要になります。
そのため、膵臓からインスリンを出して、血中のグルコースを細胞内に入れようとします。
結果的に、低血糖がさらに悪化するわけです。
低血糖になる人はどのような方が多いのでしょうか。
それはずばり、「自分よりも他人の世話を焼く人」です。
本来自分に使うためのエネルギーを、周りの世話を焼くために使っているのです。
小さい頃から、自分は楽しんではいけない、自分を愛してはいけないという禁止令を課していることが多いです。

禁止令の多くは親との関係です。
そのきっかけは色々ですが、例えば第一子であれば、自分は下の子達の面倒をみなくてはいけないので、甘えられない、ということもあります。
「自分の面倒を見てはいけない」を自分に無期懲役として課していることも多いのです(筋反射でわかります)。
低血糖に悩んでいる方は、自分の面倒をみることはエゴである、というところから離れてみましょう。
低血糖が起きやすい時間帯
低血糖になれば、交感神経緊張するために様々な症状が出るということが問題です。
副腎疲労を患っている方は、この低血糖が起こる時間帯というものがあります。
午前10時、午後3~4時あたりです。
この時間帯に、お腹がすいた、眠気が強い、イライラする、頭にモヤがかかる、バカ食いしてしまう、子供に怒るということがあれば、それは低血糖です。
この時間帯にさしかかる前に、補食をして血糖を上げておく必要があるわけです。
また、HAAF(Hypoglycemia-associated autonomic failure)という概念があります。
低血糖が繰り返されると、血糖値を上げるためのコルチゾールなどのホルモンが出にくくなってしまうわけです。
そうなれば、ますます低血糖の改善が難しくなります。
まずは低血糖にしない、が鉄則になります。
特に、昼と夕の食事間隔はあき気味なので注意しましょう。
食事のあき時間に適度に自分にあった補食を選んで血糖値を安定化させる、ということを目指しましょう。
公式LINEでは、体調不良などの症状の改善のヒントとなる情報を配信しています。また、随時お得なクーポンなども配布しております。是非公式LINEにご登録ください。
まとめ
低血糖は、体調不良に深く関わっています。
低血糖になるパターンは、大きく、①反応性低血糖と②無反応性低血糖に分類されます。
①反応性低血糖は、インスリンの効き目が悪くなることが主な原因で、甘いものを控え、運動をしましょう。
②無反応性低血糖は、とても疲れやすいのが特徴で、まずは補食を意識して、低血糖にならないように注意することが大事です。
もし、長年の体調不良に悩まれていて、検査や治療をされたいという方は当院栄養外来をご検討ください。

最後に(免責)
本記事の内容は、医学的治療に置き換わるものではありません。個人的にお試しになり健康被害が生じても、当院では一切責任を負えませんのでご了承下さい。
病態の改善に必要な食事・サプリメントはひとりひとり異なります。
基本的に、主治医と相談しながら治療を進めていただければと思います。
オンライン診療対象地域
青森県、岩手県、宮城県、秋田県、山形県、福島県、茨城県、栃木県、群馬県、埼玉県、千葉県、東京都、神奈川県、新潟県、富山県、石川県、福井県、山梨県、長野県、岐阜県、静岡県、愛知県、三重県、滋賀県、京都府、大阪府、兵庫県、奈良県、和歌山県、鳥取県、島根県、岡山県、広島県、山口県、徳島県、香川県、愛媛県、高知県、福岡県、佐賀県、長崎県、熊本県、大分県、宮崎県、鹿児島県
北海道と沖縄県はバイオロジカル検査の送付ができません。バイオロジカル検査の送付が必要なければオンラインでの診察はできます。
無料レポート新リリースしましたのでお受け取りください!








